Jaskra to podstępna choroba oczu, która, jeśli nie zostanie wcześnie wykryta i leczona, może prowadzić do nieodwracalnej utraty wzroku. Zrozumienie jej objawów jest kluczowe, ponieważ początkowo często rozwija się bezboleśnie i bez zauważalnych symptomów. W tym artykule, jako Inga Zawadzka, pomogę Państwu zrozumieć, jak jaskra wpływa na widzenie i na co zwracać uwagę, aby jak najszybciej podjąć odpowiednie kroki.
Jaskra to podstępna choroba wzroku, która początkowo nie daje objawów, a nieleczona prowadzi do ślepoty
- Jaskra, nazywana "cichym złodziejem wzroku", uszkadza nerw wzrokowy, często bez zauważalnych symptomów przez wiele lat.
- Najczęstsza postać (jaskra otwartego kąta) objawia się stopniowym zawężaniem pola widzenia, prowadzącym do "widzenia tunelowego".
- Ostry atak jaskry (postać zamkniętego kąta) to nagły, silny ból oka i głowy, zamglone widzenie oraz tęczowe koła wokół świateł.
- Głównym czynnikiem ryzyka jest podwyższone ciśnienie wewnątrzgałkowe, ale choroba może rozwijać się również przy prawidłowym ciśnieniu.
- Diagnostyka wymaga kompleksowych badań okulistycznych, a leczenie ma na celu spowolnienie postępu choroby, ponieważ powstałych uszkodzeń nie da się cofnąć.
- Kluczowa jest profilaktyka i regularne badania okulistyczne, zwłaszcza po 40. roku życia.
Jaskra to w rzeczywistości grupa przewlekłych chorób oczu, które łączy jeden wspólny mianownik: postępujące i nieodwracalne uszkodzenie nerwu wzrokowego. To właśnie uszkodzenie nerwu wzrokowego jest przyczyną utraty wzroku. Choroba ta zyskała miano "cichego złodzieja wzroku" nie bez powodu przez wiele lat może rozwijać się bezobjawowo, podstępnie niszcząc nasz wzrok, zanim w ogóle zorientujemy się, że coś jest nie tak. To sprawia, że wczesne wykrycie jest niezwykle trudne, a jednocześnie kluczowe dla zachowania widzenia.
Podstępna natura jaskry polega na tym, że niszczy ona wzrok stopniowo i często niezauważalnie dla pacjenta, zanim pojawią się wyraźne objawy. Zazwyczaj dotyczy to obwodowych części pola widzenia, które nasz mózg jest w stanie kompensować, maskując ubytki. Niestety, gdy objawy stają się na tyle wyraźne, że zaczynamy je dostrzegać, uszkodzenia nerwu wzrokowego są już zazwyczaj zaawansowane i nieodwracalne. Nieleczona jaskra prowadzi do całkowitej ślepoty. Statystyki są alarmujące: szacuje się, że w Polsce na jaskrę choruje około 800 tysięcy osób, z czego aż połowa pozostaje niezdiagnozowana. To pokazuje skalę problemu i wagę wczesnej profilaktyki.
Kluczowym mechanizmem rozwoju jaskry jest często, choć nie zawsze, podwyższone ciśnienie wewnątrzgałkowe. W naszym oku znajduje się ciecz wodnista, która jest stale produkowana i odprowadzana. Kiedy ten delikatny balans zostaje zaburzony na przykład z powodu problemów z odpływem cieczy ciśnienie wewnątrz oka wzrasta. To podwyższone ciśnienie uciska na delikatne włókna nerwu wzrokowego, prowadząc do ich stopniowego uszkodzenia. Warto jednak pamiętać, że jaskra może rozwijać się również przy prawidłowym ciśnieniu wewnątrzgałkowym. W takich przypadkach przyczyną uszkodzenia nerwu wzrokowego są zazwyczaj zaburzenia jego ukrwienia, co podkreśla złożoność tej choroby.

Jak jaskra zmienia widzenie? Kluczowe objawy, na które warto zwrócić uwagę
Zrozumienie, jak jaskra wpływa na widzenie, jest absolutnie kluczowe dla wczesnego rozpoznania i podjęcia leczenia. Musimy pamiętać, że symptomy mogą się znacznie różnić w zależności od typu choroby, dlatego tak ważne jest, aby być świadomym różnych sygnałów, które mogą wskazywać na problem. Niestety, w wielu przypadkach choroba rozwija się podstępnie, bez wyraźnych dolegliwości, co dodatkowo utrudnia jej wczesne wykrycie.
Najczęstszą postacią jaskry jest jaskra pierwotna otwartego kąta (JPOK), która stanowi około 90% przypadków w Europie. Jej podstępność polega na tym, że początkowo często brakuje jakichkolwiek wyraźnych symptomów. Pacjenci mogą przez lata nie odczuwać żadnych dolegliwości, a choroba rozwija się w ukryciu. Wczesne, choć subtelne sygnały, które mogą się pojawić, to trudności z adaptacją do ciemności oraz pogorszenie widzenia o zmroku. Są to jednak objawy na tyle niespecyficzne, że łatwo je zbagatelizować lub przypisać zmęczeniu.
W jaskrze otwartego kąta, uszkodzenie nerwu wzrokowego prowadzi do stopniowego zawężania pola widzenia. Zaczyna się to od obwodu, co sprawia, że przez długi czas pacjent może nie zauważać problemu, ponieważ centralne widzenie pozostaje dobre. Z czasem jednak, ubytki stają się coraz większe, prowadząc do tzw. "widzenia tunelowego" obrazu, w którym widzimy tylko to, co znajduje się bezpośrednio przed nami, jakbyśmy patrzyli przez lunetę. Pacjenci z zaawansowaną chorobą mogą potykać się o przedmioty, mieć problemy z poruszaniem się w tłumie, a nawet doświadczać mroczków jaskrowych ciemnych plam w polu widzenia, które są już wyraźnym sygnałem zaawansowanego uszkodzenia.
Wspomniane wcześniej problemy z adaptacją do ciemności i pogorszenie widzenia o zmroku są jednymi z pierwszych, choć często ignorowanych, sygnałów jaskry otwartego kąta. Pacjenci mogą zauważyć, że trudniej im jest poruszać się w słabo oświetlonych pomieszczeniach, prowadzić samochód po zmroku lub odczytywać znaki w nocy. To subtelne zmiany, które łatwo zbagatelizować, przypisując je naturalnemu procesowi starzenia się oczu. Warto jednak zwrócić na nie uwagę, zwłaszcza jeśli występują regularnie i nasilają się.
Odpowiadając na pytanie, czy bóle głowy i oczu mogą być wczesnym objawem jaskry otwartego kąta, muszę jasno powiedzieć, że w tej postaci choroby zazwyczaj nie występują. To właśnie brak bólu sprawia, że jaskra otwartego kąta jest tak podstępna. Jeśli odczuwają Państwo regularne bóle głowy lub oczu, może to wskazywać na inny typ jaskry, na przykład ostry atak jaskry zamkniętego kąta, lub inną dolegliwość okulistyczną czy neurologiczną. W każdym przypadku, pojawienie się takich objawów powinno skłonić do wizyty u lekarza.Zupełnie inaczej wygląda ostry atak jaskry, czyli postać zamkniętego kąta. Jest to stan nagły, który wymaga natychmiastowej interwencji lekarskiej. W przeciwieństwie do jaskry otwartego kąta, ostry atak charakteryzuje się gwałtownym przebiegiem i bardzo wyraźnymi, alarmującymi objawami. Jest to sytuacja, w której ciśnienie wewnątrzgałkowe wzrasta nagle i drastycznie, co prowadzi do silnych dolegliwości i szybkiego pogorszenia wzroku.
Jednym z najbardziej charakterystycznych i alarmujących sygnałów ostrego ataku jaskry jest nagły, bardzo silny ból oka i głowy, często jednostronny. Ten ból jest zazwyczaj tak intensywny, że pacjenci opisują go jako nie do zniesienia. Jest to objaw, który absolutnie wymaga natychmiastowej pomocy medycznej, ponieważ brak szybkiej interwencji może doprowadzić do trwałej i nieodwracalnej utraty wzroku w zaatakowanym oku. Nie należy go mylić ze zwykłym bólem głowy czy migreną.Podczas ostrego ataku jaskry pacjenci często doświadczają również innych charakterystycznych objawów wzrokowych. Jednym z nich jest widzenie "tęczowych kół" (aureoli) wokół źródeł światła, zwłaszcza wieczorem. Jest to spowodowane obrzękiem rogówki, który powstaje na skutek gwałtownego wzrostu ciśnienia. Kolejnym symptomem jest gwałtowne pogorszenie widzenia, opisywane jako "widzenie przez mgłę". Obraz staje się niewyraźny, zamazany, a ostrość wzroku drastycznie spada. Te objawy są wyraźnym sygnałem, że dzieje się coś poważnego i wymagają natychmiastowej reakcji.
Oprócz silnego bólu i zaburzeń widzenia, ostry atak jaskry może być również poprzedzony lub towarzyszyć mu inne symptomy. Należą do nich zaczerwienienie oka, które staje się wyraźnie przekrwione, a także nudności i wymioty, które są reakcją organizmu na intensywny ból i gwałtowny wzrost ciśnienia wewnątrzgałkowego. Dodatkowo, w dotyku gałka oczna może wydawać się twarda. Wszystkie te objawy razem tworzą obraz stanu nagłego, który nie może być zbagatelizowany i wymaga natychmiastowego transportu pacjenta do szpitala.
Kto jest najbardziej narażony na jaskrę? Poznaj czynniki ryzyka
Świadomość czynników ryzyka jaskry jest kluczowa dla wczesnej profilaktyki i diagnostyki. Choć nie mamy wpływu na wszystkie z nich, znajomość predyspozycji pozwala nam być bardziej czujnymi i regularnie poddawać się badaniom. Wczesne wykrycie choroby to najlepsza szansa na zachowanie wzroku, dlatego tak ważne jest, aby wiedzieć, kto powinien być szczególnie ostrożny i regularnie kontrolować swoje oczy.
Jednym z najważniejszych czynników ryzyka jest wiek. Ryzyko zachorowania na jaskrę znacząco wzrasta po 40. roku życia, a z każdym kolejnym dziesięcioleciem staje się coraz większe. Drugim, równie istotnym czynnikiem, jest genetyka. Jeśli w najbliższej rodzinie u rodziców, dziadków czy rodzeństwa występowała jaskra, ryzyko zachorowania u nas samych wzrasta kilkukrotnie. To silny sygnał, że powinniśmy być szczególnie czujni i regularnie badać swój wzrok, nawet jeśli nie odczuwamy żadnych dolegliwości.
Istnieje również szereg chorób współistniejących, które zwiększają ryzyko rozwoju jaskry. Należą do nich między innymi cukrzyca, która wpływa na stan naczyń krwionośnych w całym organizmie, w tym w oku, oraz nadciśnienie tętnicze (lub paradoksalnie, zbyt niskie ciśnienie, które może prowadzić do niedokrwienia nerwu wzrokowego). Inne schorzenia to miażdżyca, migreny oraz wszelkie zaburzenia krążenia, takie jak zespół Raynauda, objawiający się np. zimnymi dłońmi i stopami. Wszystkie te stany mogą negatywnie wpływać na ukrwienie nerwu wzrokowego, czyniąc go bardziej podatnym na uszkodzenia.
Warto również zwrócić uwagę na wpływ innych czynników. Wysoka krótkowzroczność (powyżej -6 dioptrii) jest uznawana za czynnik ryzyka jaskry, ponieważ wiąże się ze zmianami w budowie oka, które mogą predysponować do rozwoju choroby. Długotrwałe stosowanie sterydów, zwłaszcza w postaci kropli do oczu, może prowadzić do wzrostu ciśnienia wewnątrzgałkowego. Co więcej, coraz częściej mówi się o wpływie stresu na rozwój jaskry. Przewlekły stres może wpływać na ciśnienie krwi i krążenie, co pośrednio może mieć negatywny wpływ na nerw wzrokowy. Dlatego dbanie o zdrowie psychiczne jest również elementem profilaktyki.
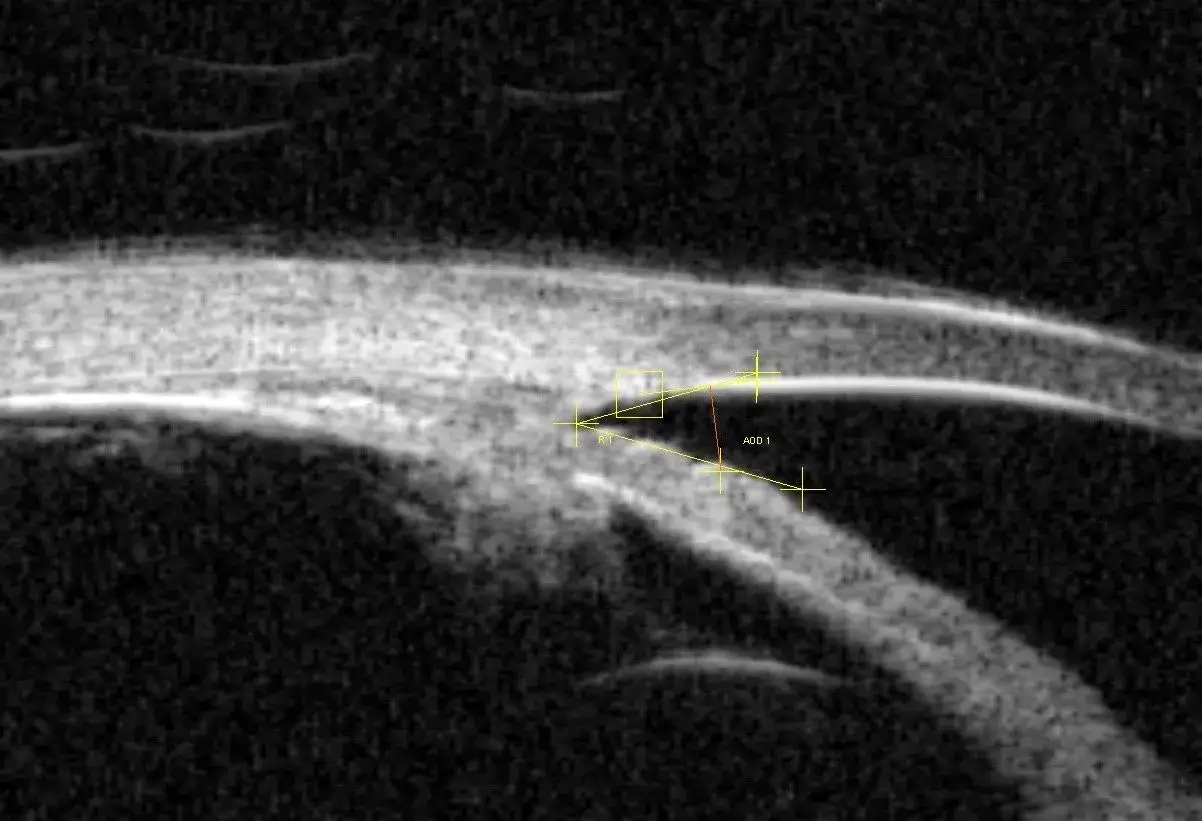
Jak zdiagnozować jaskrę? Kluczowe badania okulistyczne
Rozpoznanie jaskry wymaga kompleksowej oceny stanu oczu i nie opiera się tylko na jednym badaniu. To bardzo ważne, aby pamiętać, że pojedynczy pomiar ciśnienia wewnątrzgałkowego, choć istotny, nie jest wystarczający do postawienia diagnozy ani jej wykluczenia. Diagnostyka jaskry to proces, który wymaga zebrania wielu danych i ich analizy przez doświadczonego specjalistę.
Sama wizyta u okulisty i pomiar ciśnienia wewnątrzgałkowego (tonometria) są oczywiście pierwszym krokiem, ale jak wspomniałam niewystarczającym do pełnej diagnostyki jaskry. Podczas wizyty okulista ocenia znacznie więcej elementów. Kluczowe jest badanie dna oka, podczas którego lekarz dokładnie ogląda tarczę nerwu wzrokowego miejsce, gdzie włókna nerwowe opuszczają gałkę oczną. Szuka on charakterystycznych zmian, takich jak powiększenie zagłębienia tarczy nerwu wzrokowego czy ubytki w warstwie włókien nerwowych. Ocena tarczy nerwu wzrokowego jest jednym z filarów diagnostyki jaskry.Jednym z najważniejszych badań w diagnostyce jaskry jest perymetria, czyli badanie pola widzenia. Ja lubię nazywać to badanie "mapą Twojego wzroku", ponieważ pozwala ono precyzyjnie określić, które obszary widzenia funkcjonują prawidłowo, a które są uszkodzone. Pacjent patrzy w centralny punkt, a w różnych miejscach pola widzenia pojawiają się punkty świetlne. Zadaniem pacjenta jest sygnalizowanie, kiedy je dostrzeże. Badanie to jest kluczowe, ponieważ pozwala wykryć ubytki w polu widzenia, które są charakterystyczne dla jaskry, często zanim pacjent sam je zauważy.
Optyczna koherentna tomografia (OCT) to nowoczesna technologia diagnostyczna, która zrewolucjonizowała wykrywanie jaskry. To badanie działa podobnie do USG, ale zamiast fal dźwiękowych wykorzystuje światło, tworząc bardzo szczegółowe przekrojowe obrazy struktur oka. OCT pozwala na precyzyjny pomiar grubości włókien nerwowych siatkówki oraz ocenę tarczy nerwu wzrokowego. Dzięki temu możemy wykryć bardzo wczesne, subtelne zmiany w nerwie wzrokowym, zanim jeszcze pojawią się ubytki w polu widzenia, co jest nieocenione w monitorowaniu postępu choroby.
Kolejnym istotnym badaniem jest gonioskopia, czyli badanie kąta przesączania. Kąt przesączania to struktura w oku, przez którą odpływa ciecz wodnista. Podczas gonioskopii okulista używa specjalnej soczewki, aby dokładnie obejrzeć ten kąt. Ocena jego szerokości i budowy jest kluczowa dla zrozumienia typu jaskry (otwartego lub zamkniętego kąta) i wyboru odpowiedniego leczenia. To badanie pozwala określić, czy problem z odpływem cieczy wynika z zamknięcia kąta, czy z innych przyczyn.
Leczenie jaskry: Jak spowolnić postęp choroby i chronić wzrok?
Jaskra, choć jest chorobą nieuleczalną w sensie całkowitego wyleczenia, nie oznacza wyroku. Istnieją skuteczne metody leczenia, które mają na celu spowolnienie jej postępu i ochronę wzroku przed dalszym uszkodzeniem. Moim zadaniem jako specjalisty jest uświadomienie pacjentom, że wczesne rozpoczęcie terapii i jej konsekwentne przestrzeganie są absolutnie kluczowe dla zachowania dobrej jakości widzenia na długie lata.
Muszę to jasno podkreślić: powstałych uszkodzeń nerwu wzrokowego nie da się cofnąć. To, co zostało zniszczone przez jaskrę, jest stracone na zawsze. Dlatego tak ważne jest wczesne wykrycie. Realnym celem terapii jaskry jest zatrzymanie lub znaczące spowolnienie postępu choroby poprzez obniżenie ciśnienia wewnątrzgałkowego do bezpiecznego poziomu. Leczenie jaskry jest zazwyczaj procesem, który trwa do końca życia pacjenta i wymaga regularnych kontroli oraz ścisłej współpracy z okulistą.
Leczenie farmakologiczne stanowi podstawę terapii jaskry dla większości pacjentów. Polega ono głównie na stosowaniu kropli przeciwjaskrowych, które pacjent aplikuje regularnie do oczu. Działanie tych kropli jest dwojakie: mogą one zmniejszać produkcję cieczy wodnistej w oku lub ułatwiać jej odpływ, co w obu przypadkach prowadzi do obniżenia ciśnienia wewnątrzgałkowego. Istnieje wiele różnych rodzajów kropli, a okulista dobiera je indywidualnie do potrzeb i tolerancji pacjenta.
W niektórych przypadkach, zwłaszcza gdy leczenie farmakologiczne jest niewystarczające lub źle tolerowane, stosuje się nowoczesne metody leczenia laserowego. W jaskrze otwartego kąta często wykorzystywana jest trabekuloplastyka laserowa (SLT), która poprawia odpływ cieczy wodnistej poprzez delikatne oddziaływanie na siateczkę beleczkową. W przypadku jaskry zamkniętego kąta, szczególnie w ostrym ataku, wykonuje się irydotomię laserową, czyli wykonanie małego otworu w tęczówce, który otwiera kąt przesączania i normalizuje przepływ cieczy.
Leczenie chirurgiczne, takie jak trabekulektomia, jest zazwyczaj ostatecznością i stosuje się je w zaawansowanych przypadkach jaskry, gdy inne metody leczenia nie przynoszą oczekiwanych rezultatów lub gdy choroba postępuje pomimo maksymalnej terapii. Zabieg ten polega na wytworzeniu nowej, chirurgicznej drogi odpływu płynu z oka, co pozwala na obniżenie ciśnienia wewnątrzgałkowego. Jest to bardziej inwazyjna procedura, ale w wielu przypadkach pozwala na skuteczną kontrolę ciśnienia i ochronę wzroku.
Profilaktyka jaskry: Jak dbać o wzrok i zapobiegać chorobie?
Profilaktyka jaskry to przede wszystkim wczesna diagnostyka. Niestety, nie ma magicznej pigułki, która całkowicie zapobiegnie rozwojowi choroby, ale możemy znacząco zmniejszyć ryzyko jej zaawansowania i utraty wzroku. Kluczowe jest przyjęcie odpowiednich nawyków i świadome podejście do zdrowia naszych oczu. Pamiętajmy, że nasz wzrok jest bezcenny, a jego ochrona to inwestycja w jakość życia.
Absolutnym kluczem do sukcesu w walce z jaskrą są regularne badania okulistyczne. Po 40. roku życia zalecam wizytę u okulisty raz na dwa lata, nawet jeśli nie odczuwamy żadnych dolegliwości. Jeśli jednak należymy do grupy ryzyka mamy jaskrę w rodzinie, cierpimy na cukrzycę, nadciśnienie, czy wysoką krótkowzroczność badania powinny odbywać się co roku. Wczesna diagnostyka pozwala wykryć chorobę na etapie, gdy uszkodzenia są minimalne, co daje najlepsze szanse na skuteczne spowolnienie jej postępu i zachowanie wzroku.
Wpływ diety i stylu życia na zdrowie nerwu wzrokowego jest często niedoceniany. Choć nie wyleczą jaskry, odpowiednie nawyki mogą wspierać kondycję oczu i ogólny stan zdrowia. Dieta bogata w antyoksydanty (witaminy C i E, beta-karoten, luteina, zeaksantyna) zawarte w warzywach liściastych, owocach jagodowych czy rybach morskich, może chronić komórki nerwowe. Ważne jest również unikanie palenia tytoniu, które negatywnie wpływa na krążenie i może zwiększać ryzyko uszkodzenia nerwu wzrokowego. Regularna aktywność fizyczna, utrzymanie prawidłowej masy ciała i kontrola chorób przewlekłych to również elementy, które wspierają zdrowie oczu.